Wokół Zespołu Aspergera narosło wiele nieporozumień, zwłaszcza w kontekście jego klasyfikacji. Czy to choroba psychiczna, czy może coś zupełnie innego? Ten artykuł ma na celu rozwiać wszelkie wątpliwości, precyzyjnie wyjaśniając terminologię medyczną i przedstawiając aktualny stan wiedzy, aby zapewnić jasne i rzetelne informacje na temat tego, czym naprawdę jest Zespół Aspergera.
Zespół Aspergera to zaburzenie neurorozwojowe nie choroba psychiczna, co zmienia perspektywę.
- Zespół Aspergera jest klasyfikowany jako zaburzenie neurorozwojowe, a nie choroba psychiczna.
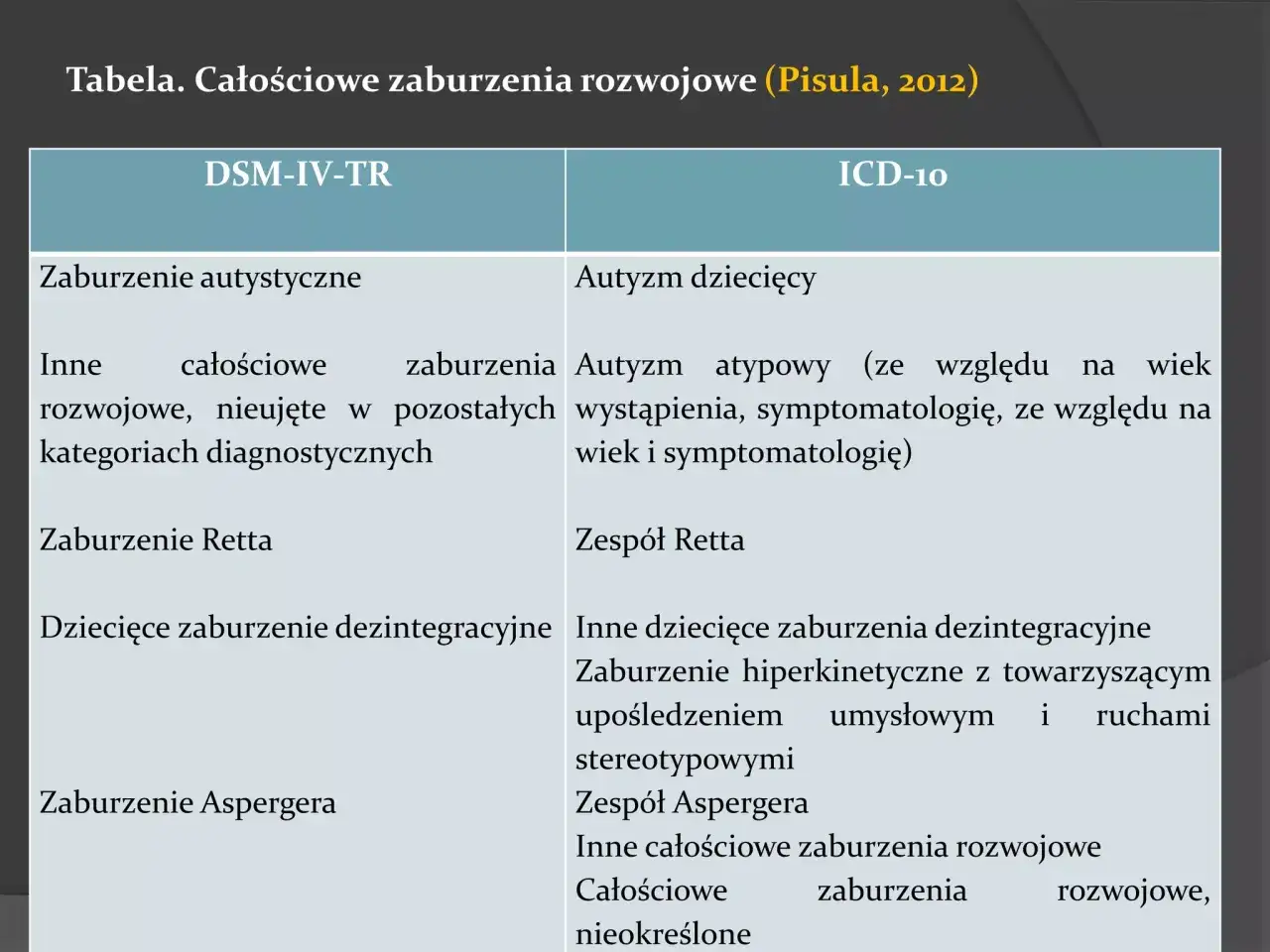
- W najnowszych klasyfikacjach (DSM-5, ICD-11) Zespół Aspergera został włączony do szerszej kategorii zaburzeń ze spektrum autyzmu (ASD).
- W Polsce wciąż można spotkać diagnozę Zespołu Aspergera ze względu na okres przejściowy we wdrażaniu ICD-11.
- Kluczową różnicą jest to, że zaburzenie neurorozwojowe wiąże się z odmienną strukturą i funkcjonowaniem mózgu od wczesnego dzieciństwa, a choroba psychiczna to zmiany w funkcjonowaniu psychicznym, które mogą pojawić się później.
- Osoby ze spektrum autyzmu są bardziej narażone na współwystępowanie zaburzeń psychicznych, takich jak depresja czy lęki.
- Współczesne podejście promuje neuroróżnorodność, traktując autyzm jako inny sposób funkcjonowania, a nie deficyt.
Zespół Aspergera: Dlaczego to nie choroba psychiczna, a kluczowe rozróżnienie
Czym jest zaburzenie neurorozwojowe, a czym choroba psychiczna?
Kluczowe dla zrozumienia Zespołu Aspergera jest rozróżnienie między "zaburzeniem neurorozwojowym" a "chorobą psychiczną". Zaburzenie neurorozwojowe, takie jak spektrum autyzmu, jest związane z odmienną strukturą i funkcjonowaniem mózgu, które rozwijają się już od wczesnego dzieciństwa. Oznacza to, że mózg osoby z zaburzeniem neurorozwojowym po prostu pracuje inaczej, co wpływa na sposób przetwarzania informacji, interakcji społecznych czy komunikacji. To nie jest stan, który pojawia się nagle, ani który można "wyleczyć" w tradycyjnym rozumieniu.
Z kolei choroba psychiczna, na przykład depresja czy schizofrenia, dotyczy zmian w nastroju, myśleniu, percepcji czy zachowaniu, które mogą pojawić się na różnych etapach życia. Często są to stany, które wymagają leczenia farmakologicznego lub psychoterapii, a ich celem jest doprowadzenie do remisji objawów i powrót do wcześniejszego funkcjonowania. Ważne jest, aby pamiętać, że choć osoby ze spektrum autyzmu mogą doświadczać współistniejących chorób psychicznych, samo spektrum nie jest chorobą psychiczną.Jakie są źródła tego powszechnego nieporozumienia?
Z moich obserwacji wynika, że mylenie Zespołu Aspergera z chorobą psychiczną jest dość powszechne i ma swoje korzenie w kilku czynnikach. Przede wszystkim, brakuje szerokiej świadomości społecznej na temat różnic między zaburzeniami neurorozwojowymi a chorobami psychicznymi. Terminologia medyczna bywa skomplikowana, a potoczny język często upraszcza lub błędnie interpretuje specjalistyczne pojęcia. Dodatkowo, historyczne klasyfikacje i zmieniające się podejścia diagnostyczne również przyczyniły się do zamieszania.
- Brak świadomości społecznej: Wiele osób nie rozumie specyfiki zaburzeń neurorozwojowych i ich odmienności od chorób psychicznych.
- Złożoność terminologii medycznej: Użycie słowa "zaburzenie" w kontekście psychicznym bywa mylące i prowadzi do utożsamiania go z "chorobą psychiczną".
- Historyczne klasyfikacje: W przeszłości podejścia do diagnozowania i klasyfikowania stanów psychicznych i rozwojowych były mniej precyzyjne, co mogło przyczyniać się do niejasności.
- Współwystępowanie zaburzeń: Fakt, że osoby ze spektrum autyzmu są bardziej narażone na rozwój chorób psychicznych, może prowadzić do błędnego wniosku, że samo spektrum jest taką chorobą.
Ewolucja diagnozy: Od Zespołu Aspergera do spektrum autyzmu
Rola klasyfikacji ICD-10: Dlaczego w Polsce wciąż można spotkać tę diagnozę?
W Polsce, mimo że Światowa Organizacja Zdrowia (WHO) wprowadziła już klasyfikację ICD-11, w praktyce diagnostycznej i w oficjalnych dokumentach, takich jak orzeczenia o niepełnosprawności czy skierowania na terapię, nadal często stosuje się klasyfikację ICD-10. Zgodnie z ICD-10, Zespół Aspergera (F84.5) jest wymieniony jako odrębna jednostka diagnostyczna w kategorii całościowych zaburzeń rozwoju. Wynika to z faktu, że Polska znajduje się w okresie przejściowym na pełne wdrożenie ICD-11. Ten okres adaptacji jest niezbędny, aby system opieki zdrowotnej, edukacji i pomocy społecznej mógł się dostosować do nowych standardów. Dlatego też, jeśli ktoś otrzymał diagnozę przed pełnym wdrożeniem ICD-11, lub jest diagnozowany w placówce, która jeszcze pracuje na starszej klasyfikacji, wciąż może spotkać się z określeniem "Zespół Aspergera".
ICD-11 i DSM-5: Krok w stronę jednolitej definicji spektrum autyzmu (ASD)
Od 2013 roku, wraz z publikacją amerykańskiej klasyfikacji DSM-5 (Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition), a następnie od stycznia 2022 roku, kiedy to weszła w życie międzynarodowa klasyfikacja ICD-11 (International Classification of Diseases, Eleventh Revision), nastąpiła znacząca zmiana w podejściu do diagnozowania autyzmu. W obu tych systemach zrezygnowano z odrębnej diagnozy "Zespół Aspergera". Zamiast tego, został on włączony do szerszej kategorii diagnostycznej "zaburzenie ze spektrum autyzmu" (ASD - Autism Spectrum Disorder). Celem tej zmiany było ujednolicenie diagnostyki na całym świecie, zmniejszenie zamieszania i zapewnienie bardziej spójnego podejścia do wsparcia osób z różnymi profilami autystycznymi, uznając, że autyzm jest kontinuum, a nie zbiorem oddzielnych jednostek.
Co ta zmiana oznacza w praktyce dla osób z diagnozą?
Dla osób, które wcześniej otrzymały diagnozę Zespołu Aspergera, ta zmiana w klasyfikacjach może budzić pytania. W praktyce oznacza to, że ich diagnoza zostanie teraz ujęta w szerszej kategorii spektrum autyzmu. Może to prowadzić do lepszego zrozumienia różnorodności w ramach spektrum i ujednolicenia dostępu do wsparcia, które jest teraz projektowane dla całego spektrum, a nie tylko dla konkretnych "typów" autyzmu. Z drugiej strony, niektórzy mogą odczuwać pewne wyzwania związane z adaptacją do nowego nazewnictwa, zwłaszcza jeśli przez lata identyfikowali się z konkretną diagnozą "Aspergera". Ważne jest jednak, aby pamiętać, że zmiana nazwy nie zmienia istoty funkcjonowania danej osoby, a jedynie sposób, w jaki jest to klasyfikowane w medycynie.

Profil Aspergera: Kluczowe cechy w spektrum autyzmu
Choć Zespół Aspergera został włączony do szerszej kategorii spektrum autyzmu, jego charakterystyczne cechy nadal pomagają zrozumieć specyfikę funkcjonowania wielu osób. Kiedyś te kryteria były kluczowe do postawienia diagnozy, dziś pomagają nam opisać konkretny profil w ramach ASD.
Trudności w relacjach społecznych: Wyzwania z odczytywaniem "niepisanych zasad"
Jedną z najbardziej rozpoznawalnych cech osób z profilem Aspergera są trudności w interakcjach społecznych i komunikacji niewerbalnej. Często obserwuję, że osoby te mają wyzwania z interpretacją subtelnych sygnałów społecznych mimiki, tonu głosu, gestów, które dla osób neurotypowych są intuicyjne. To sprawia, że odczytywanie "niepisanych zasad" rządzących relacjami międzyludzkimi staje się niezwykle trudne. Mogą mieć problem z inicjowaniem i podtrzymywaniem rozmów, rozumieniem sarkazmu czy ironii, a także z utrzymywaniem kontaktu wzrokowego. Nie wynika to ze złej woli, ale z odmiennego przetwarzania informacji społecznych przez mózg.
Intensywne, wąskie zainteresowania: Pasja, która definiuje świat
Charakterystyczną cechą jest również obecność intensywnych, często wąskich zainteresowań. Osoby z profilem Aspergera potrafią z ogromną pasją i dogłębnością zgłębiać wybrane tematy, takie jak historia pociągów, astronomia, programowanie czy konkretne gatunki zwierząt. Te zainteresowania mogą być źródłem ogromnej radości, wiedzy i poczucia tożsamości. Pozwalają na rozwijanie unikalnych umiejętności i często prowadzą do osiągnięć w specjalistycznych dziedzinach. Dla wielu osób ze spektrum, te pasje stanowią bezpieczną przystań i sposób na radzenie sobie ze stresem wynikającym z trudności społecznych.
Potrzeba rutyny i przewidywalności jako sposób na radzenie sobie z lękiem
Wiele osób z profilem Aspergera odczuwa silną potrzebę rutyny, przewidywalności i struktury w swoim życiu. Zmiany, nieoczekiwane wydarzenia czy brak jasnych zasad mogą wywoływać znaczny lęk i dyskomfort. Rutyna działa jak mechanizm obronny, pomagając im radzić sobie z niepewnością i chaosem otaczającego świata. Daje poczucie kontroli i bezpieczeństwa. Z tego powodu, nagłe zmiany w planach, otoczeniu czy codziennych nawykach mogą być dla nich bardzo stresujące i prowadzić do przeciążenia sensorycznego lub emocjonalnego.
Inteligencja i rozwój mowy: Co odróżniało Aspergera od innych diagnoz z kręgu autyzmu?
Kiedyś, kluczowym kryterium odróżniającym Zespół Aspergera od innych form autyzmu był brak ogólnego opóźnienia w rozwoju mowy oraz prawidłowy lub nawet ponadprzeciętny rozwój intelektualny. Osoby z diagnozą Aspergera zazwyczaj zaczynały mówić w typowym wieku, a ich słownictwo często było bogate i formalne. To właśnie ten aspekt, w połączeniu z trudnościami społecznymi i specyficznymi zainteresowaniami, pozwalał na wyróżnienie tego profilu. Dziś, w ramach spektrum autyzmu, te cechy są nadal brane pod uwagę przy opisie indywidualnego profilu funkcjonowania osoby, ale nie stanowią już podstawy do odrębnej diagnozy.
Kiedy spektrum autyzmu współistnieje z innymi wyzwaniami psychicznymi
Ważne jest, aby zrozumieć, że choć spektrum autyzmu samo w sobie nie jest chorobą psychiczną, to osoby w spektrum są znacznie bardziej narażone na współwystępowanie innych zaburzeń i chorób psychicznych. To nie jest rzadkość dane wskazują, że nawet 70% osób z ASD może mieć co najmniej jedno współistniejące zaburzenie psychiczne. To ogromna liczba, która pokazuje, jak ważne jest holistyczne podejście do wsparcia.
Zwiększone ryzyko depresji i zaburzeń lękowych: Dlaczego tak się dzieje?
Zwiększone ryzyko depresji i zaburzeń lękowych u osób ze spektrum autyzmu wynika z wielu czynników. Wyobraźmy sobie codzienne życie, w którym każda interakcja społeczna jest wyzwaniem, a świat zewnętrzny często wydaje się chaotyczny i nieprzewidywalny. To generuje ogromny stres i poczucie niezrozumienia. Przyczyny tego zjawiska to między innymi:
- Trudności społeczne: Ciągłe wysiłki w zrozumieniu i nawiązaniu relacji, doświadczanie odrzucenia czy niezrozumienia, mogą prowadzić do izolacji i obniżenia nastroju.
- Stres i przeciążenie sensoryczne: Nadwrażliwość na bodźce (dźwięki, światło, dotyk) w codziennym życiu jest źródłem chronicznego stresu, który może prowadzić do wyczerpania i lęku.
- Niezrozumienie i stygmatyzacja: Doświadczanie braku akceptacji, oceniania czy wyśmiewania z powodu odmiennego funkcjonowania, ma niszczący wpływ na samoocenę i zdrowie psychiczne.
- Trudności w wyrażaniu emocji: Problemy z identyfikacją i wyrażaniem własnych emocji mogą sprawić, że osoby w spektrum nie są w stanie skutecznie komunikować swojego cierpienia, co utrudnia uzyskanie pomocy.
Zaburzenia obsesyjno-kompulsyjne (OCD) jako częsty "towarzysz" ASD
Zaburzenia obsesyjno-kompulsyjne (OCD) są kolejnym częstym "towarzyszem" spektrum autyzmu. Może to wynikać z pewnych podobieństw w funkcjonowaniu, takich jak silna potrzeba rutyny, sztywność myślenia i tendencja do powtarzalnych zachowań. Jednakże, choć na pierwszy rzut oka mogą wyglądać podobnie (np. rytuały), ich podłoże jest inne. W przypadku ASD, powtarzalne zachowania i rutyny często służą samoregulacji i radzeniu sobie z przeciążeniem sensorycznym lub lękiem. W OCD natomiast, są one napędzane obsesyjnymi myślami i przymusem wykonywania czynności w celu zredukowania lęku związanego z tymi myślami. Różnice te są kluczowe dla właściwej diagnozy i doboru odpowiednich form wsparcia.
Gdzie szukać wsparcia, gdy pojawiają się dodatkowe trudności psychiczne?
Jeśli osoba ze spektrum autyzmu doświadcza dodatkowych trudności psychicznych, kluczowe jest szybkie poszukanie odpowiedniego wsparcia. Nie należy tego bagatelizować. Oto kilka miejsc, gdzie można znaleźć pomoc:
- Psychiatra: Specjalista może postawić diagnozę współistniejącego zaburzenia psychicznego i zaproponować leczenie farmakologiczne, jeśli jest to konieczne.
- Psychoterapeuta: Terapia poznawczo-behawioralna (CBT) jest często skuteczna w przypadku zaburzeń lękowych i depresji, a terapeuta może pomóc w opracowaniu strategii radzenia sobie ze stresem i trudnościami emocjonalnymi.
- Grupy wsparcia: Uczestnictwo w grupach wsparcia dla osób w spektrum autyzmu lub ich bliskich może zapewnić poczucie wspólnoty, wymianę doświadczeń i strategii radzenia sobie.
- Fundacje i stowarzyszenia: Wiele organizacji pozarządowych oferuje wsparcie, informacje i programy dla osób w spektrum autyzmu i ich rodzin.
- Ośrodki interwencji kryzysowej: W sytuacjach nagłych lub bardzo trudnych, ośrodki te mogą zapewnić szybką pomoc psychologiczną.
Rozprawiamy się z mitami na temat Aspergera
Mity i stereotypy dotyczące Zespołu Aspergera (a obecnie spektrum autyzmu) są niestety bardzo rozpowszechnione i często krzywdzące. Moim celem jest ich rozwianie, aby promować bardziej precyzyjne i empatyczne zrozumienie.
Mit 1: "Osoby z Aspergerem nie czują empatii i emocji"
To jeden z najbardziej szkodliwych mitów. Osoby ze spektrum autyzmu czują emocje, często bardzo intensywnie. Mogą mieć jednak trudności z ich wyrażaniem w sposób, który jest łatwo odczytywalny dla osób neurotypowych, a także z interpretacją emocji u innych. Nie oznacza to braku empatii, lecz inną formę jej przeżywania i manifestowania. Często potrafią być niezwykle empatyczne, ale ich empatia może być bardziej poznawcza niż intuicyjna, oparta na logicznym zrozumieniu sytuacji, a nie na natychmiastowym odczuciu.
Mit 2: "Każda osoba z Aspergerem to ukryty geniusz"
Choć prawdą jest, że wiele osób ze spektrum autyzmu posiada ponadprzeciętne zdolności w wybranych dziedzinach, takich jak matematyka, muzyka czy informatyka, nie jest to regułą dla wszystkich. Ten mit kreuje nierealistyczne oczekiwania i pomija szerokie spektrum możliwości i wyzwań, z jakimi borykają się osoby w spektrum. Ważne jest, aby doceniać indywidualne talenty, ale unikać generalizowania i oczekiwania geniuszu od każdej osoby z diagnozą.
Mit 3: "To tylko wymówka dla bycia niegrzecznym lub dziwnym"
Ten mit jest szczególnie bolesny i wynika z całkowitego niezrozumienia natury spektrum autyzmu. Trudności, z jakimi borykają się osoby w spektrum na przykład w interakcjach społecznych, radzeniu sobie ze zmianami czy przetwarzaniu bodźców sensorycznych wynikają z odmiennego funkcjonowania neurologicznego, a nie ze złej woli, lenistwa czy chęci bycia "niegrzecznym". Używanie diagnozy jako "wymówki" jest krzywdzące i stygmatyzujące. Zrozumienie, że pewne zachowania są objawem, a nie wyborem, jest kluczowe dla budowania wspierającego środowiska.
Życie w spektrum: Od wsparcia do pełnej akceptacji
Przejście od postrzegania Zespołu Aspergera jako "problemu" do akceptacji go jako "inności" jest kluczowe dla budowania społeczeństwa, które wspiera i docenia neuroróżnorodność. Nie chodzi o "leczenie" autyzmu, ale o zapewnienie odpowiedniego wsparcia, które pozwoli osobom w spektrum na pełne wykorzystanie ich potencjału.
Terapia czy wsparcie? Rola Treningu Umiejętności Społecznych (TUS)
W kontekście spektrum autyzmu, często mówimy o "wsparciu" zamiast o "leczeniu". Autyzm nie jest chorobą, którą można wyleczyć, ale odmiennym sposobem funkcjonowania. Celem wsparcia jest pomoc osobom w spektrum w rozwijaniu umiejętności, które ułatwią im funkcjonowanie w neurotypowym świecie, bez prób "naprawiania" ich. Jedną z najskuteczniejszych form wsparcia jest Trening Umiejętności Społecznych (TUS). Podczas TUS uczestnicy uczą się, jak interpretować sygnały społeczne, inicjować i podtrzymywać rozmowy, radzić sobie z konfliktami czy wyrażać emocje w sposób akceptowalny społecznie. To praktyczne narzędzie, które daje konkretne strategie i uczy, jak nawigować w złożonym świecie relacji międzyludzkich.
Neuroróżnorodność: Zmiana perspektywy z "deficytu" na "inność"
Koncepcja neuroróżnorodności jest rewolucyjna w podejściu do autyzmu i innych odmiennych sposobów funkcjonowania mózgu. Zamiast traktować autyzm jako "deficyt", "zaburzenie" czy "stan patologiczny", który należy "leczyć" lub "korygować", neuroróżnorodność promuje perspektywę, że jest to po prostu inny, nieneurotypowy sposób funkcjonowania mózgu. Podobnie jak różnimy się kolorem włosów czy wzrostem, tak samo różnimy się sposobem przetwarzania informacji. Ta zmiana perspektywy jest niezwykle ważna, ponieważ prowadzi do większej akceptacji, zrozumienia i tworzenia środowisk, które są bardziej inkluzywne i dostosowane do potrzeb wszystkich ludzi, niezależnie od ich profilu neurologicznego.
Przeczytaj również: Przemoc psychiczna: Jak zgłosić, udowodnić i odzyskać życie?
Jak wspierać bliską osobę ze spektrum autyzmu w codziennym życiu?
Wspieranie bliskiej osoby ze spektrum autyzmu w codziennym życiu wymaga empatii, cierpliwości i ciągłej nauki. Oto kilka praktycznych wskazówek, które, moim zdaniem, są fundamentalne:
- Akceptacja i zrozumienie: Przede wszystkim, zaakceptujcie osobę taką, jaka jest, i starajcie się zrozumieć, że jej zachowania wynikają z odmiennego funkcjonowania mózgu, a nie ze złej woli.
- Jasna i dosłowna komunikacja: Unikajcie sarkazmu, ironii i niedomówień. Komunikujcie się w sposób jasny, dosłowny i precyzyjny.
- Struktura i przewidywalność: Pomagajcie w tworzeniu rutyn i harmonogramów. Informujcie z wyprzedzeniem o wszelkich zmianach, aby osoba miała czas na przygotowanie się.
- Zarządzanie środowiskiem sensorycznym: Uważajcie na przeciążenia sensoryczne. Starajcie się tworzyć spokojne środowisko, minimalizując hałas, intensywne światło czy silne zapachy, jeśli są one problemem.
- Wspieranie zainteresowań: Doceniajcie i wspierajcie intensywne zainteresowania. Mogą one być źródłem radości, wiedzy i poczucia spełnienia.

