Ten artykuł szczegółowo wyjaśnia, dlaczego depresja jest uznawana za poważną chorobę psychiczną, a nie jedynie stan smutku. Dowiesz się, jak ją rozpoznać, jakie są jej przyczyny oraz jakie skuteczne metody leczenia są dostępne w Polsce, co pomoże zrozumieć to schorzenie i przełamać związane z nim tabu. Z mojego doświadczenia wynika, że kluczowe jest uświadomienie sobie, że depresja to realna choroba, którą można i należy leczyć.
Depresja to choroba psychiczna oficjalne stanowisko medycyny i jej klasyfikacja
- Depresja jest oficjalnie klasyfikowana jako choroba psychiczna w międzynarodowych systemach diagnostycznych, takich jak ICD-11 i DSM-5.
- Światowa Organizacja Zdrowia (WHO) definiuje ją jako powszechną chorobę charakteryzującą się uporczywym smutkiem i utratą przyjemności.
- W Polsce na depresję cierpi około 4 miliony osób, a prognozy WHO wskazują na jej rosnącą skalę globalnie.
- Kluczowe objawy diagnostyczne obejmują obniżony nastrój, anhedonię, anergię, trwające co najmniej dwa tygodnie.
- Przyczyny depresji są złożone i obejmują czynniki biologiczne, psychologiczne oraz społeczne.
- Skuteczne leczenie jest dostępne i często opiera się na połączeniu farmakoterapii z psychoterapią.
Oficjalna definicja: jak depresję klasyfikują WHO i międzynarodowe systemy medyczne (ICD-11)?
Zacznijmy od podstaw: depresja jest oficjalnie uznawana za chorobę psychiczną. To nie jest kwestia opinii czy subiektywnych odczuć, ale medyczny fakt. Zalicza się ją do zaburzeń nastroju i jest szczegółowo klasyfikowana w międzynarodowych systemach diagnostycznych. Na przykład, w Międzynarodowej Klasyfikacji Chorób Światowej Organizacji Zdrowia (ICD-11) znajdziemy ją jako zaburzenie depresyjne, oznaczone kodem 6A70. Podobnie, Amerykańskie Towarzystwo Psychiatryczne w swojej Klasyfikacji Zaburzeń Psychicznych (DSM-5) również jasno określa depresję jako jednostkę chorobową.
Światowa Organizacja Zdrowia (WHO) definiuje depresję jako powszechną chorobę psychiczną charakteryzującą się uporczywym smutkiem, utratą zainteresowań i zdolności do odczuwania przyjemności (anhedonia). Towarzyszą jej inne objawy, takie jak zaburzenia snu i apetytu, poczucie winy, niska samoocena, zmęczenie i słaba koncentracja. Ważne jest, aby zrozumieć, że mówimy tu o medycznym charakterze schorzenia, które wpływa na funkcjonowanie mózgu i całego organizmu.
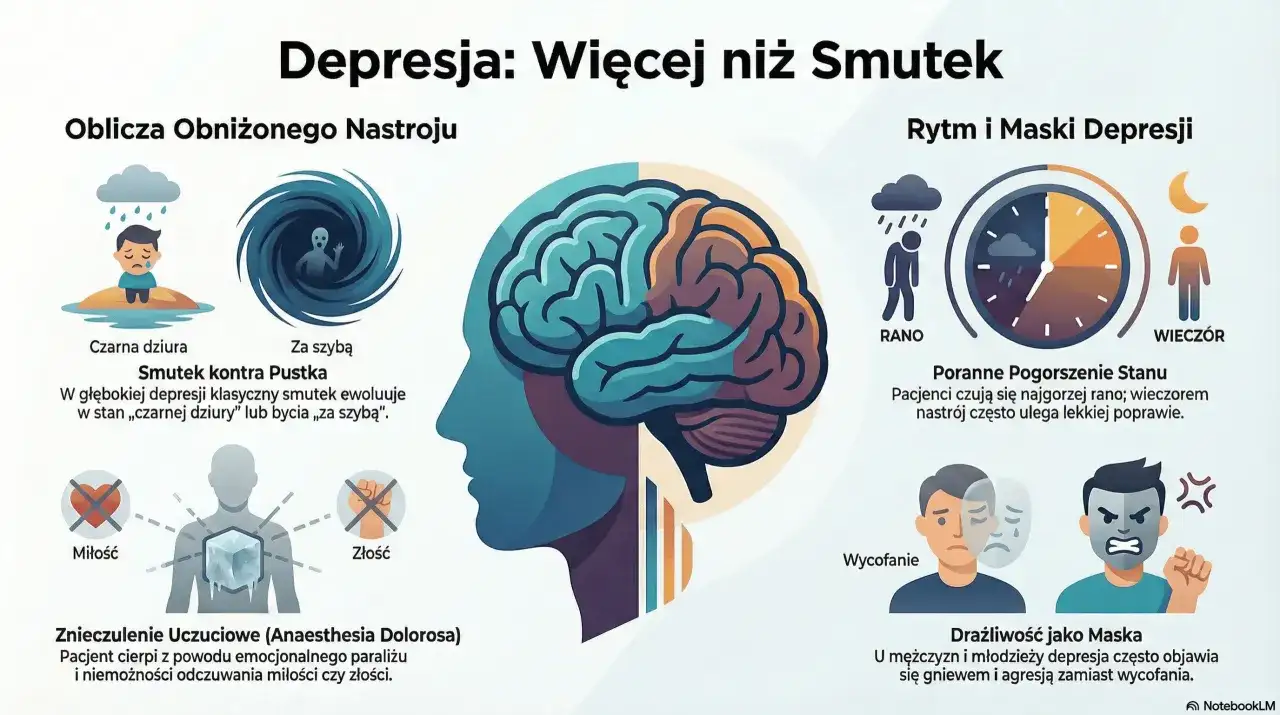
To nie jest "zwykły smutek" kluczowe różnice, które musisz znać
Wielu moich pacjentów na początku zmaga się z rozróżnieniem "zwykłego smutku" od depresji. To naturalne, że w życiu doświadczamy smutku jest on normalną reakcją na trudne wydarzenia, takie jak strata bliskiej osoby, rozstanie czy niepowodzenie. Taki smutek zazwyczaj ma swoją przyczynę, jest proporcjonalny do sytuacji i z czasem przemija, a my stopniowo wracamy do równowagi. Kluczowe różnice między smutkiem a depresją leżą w czasie trwania, nasileniu objawów i ich wpływie na codzienne funkcjonowanie.
Depresja to stan chorobowy, który utrzymuje się przez co najmniej dwa tygodnie i znacząco upośledza zdolność do pracy, nauki oraz funkcjonowania w życiu społecznym. Objawy depresji są znacznie bardziej intensywne i wszechogarniające niż te towarzyszące zwykłemu smutkowi. Nie chodzi tylko o gorszy nastrój, ale o brak energii, utratę zdolności do odczuwania radości nawet z rzeczy, które wcześniej sprawiały przyjemność, a także o fizyczne dolegliwości. To właśnie ta głęboka i długotrwała dysfunkcja odróżnia depresję od naturalnej reakcji emocjonalnej.
Statystyki nie kłamią: skala problemu depresji w Polsce
Skala problemu depresji w Polsce jest alarmująca i niestety, rosnąca. Szacuje się, że na depresję cierpi około 4 miliony osób w naszym kraju. Dane Narodowego Funduszu Zdrowia (NFZ) z 2021 roku wskazują, że świadczenia z rozpoznaniem depresji udzielono aż 682 tysiącom pacjentów. To ogromne liczby, które pokazują, jak powszechne jest to schorzenie.
Prognozy Światowej Organizacji Zdrowia (WHO) są jeszcze bardziej niepokojące mówiły one, że do 2030 roku depresja stanie się najczęściej występującą chorobą na świecie. Z mojego punktu widzenia, te statystyki podkreślają pilną potrzebę edukacji i dostępu do leczenia. Warto również zauważyć, że kobiety są diagnozowane 2-4 razy częściej niż mężczyźni, co może wynikać zarówno z różnic biologicznych, jak i z większej skłonności kobiet do szukania pomocy medycznej.
Jak rozpoznać, że to już choroba? Spektrum objawów depresji
Rozpoznanie depresji nie zawsze jest proste, ponieważ jej objawy mogą być różnorodne i maskować się pod innymi dolegliwościami. Jednak istnieją pewne kluczowe sygnały, na które warto zwrócić uwagę. Jako specjalista, zawsze podkreślam, że ważne jest, aby objawy utrzymywały się przez co najmniej dwa tygodnie i znacząco wpływały na codzienne życie.
Emocjonalne i poznawcze sygnały alarmowe: od anhedonii po myśli rezygnacyjne
Zgodnie z kryteriami diagnostycznymi, takimi jak te zawarte w ICD-10, aby zdiagnozować epizod depresyjny, przez co najmniej dwa tygodnie muszą występować minimum dwa z trzech objawów osiowych. Są to: obniżenie nastroju (utrzymujące się przez większość dnia, niemal codziennie, niezależnie od okoliczności), anhedonia (utrata zdolności do odczuwania radości i zainteresowań, nawet z rzeczy, które wcześniej sprawiały przyjemność) oraz anergia (brak energii, wzmożona męczliwość, poczucie wyczerpania nawet po niewielkim wysiłku).
Dodatkowo, muszą wystąpić co najmniej dwa objawy dodatkowe, które obejmują: niską samoocenę, poczucie winy (często nieuzasadnione), problemy z koncentracją i pamięcią, zaburzenia snu, zmiany apetytu, a w cięższych przypadkach myśli samobójcze. Te emocjonalne i poznawcze sygnały alarmowe są niezwykle ważne i powinny skłonić do poszukiwania profesjonalnej pomocy.
Gdy ciało choruje razem z psychiką: fizyczne (somatyczne) maski depresji
Depresja to nie tylko choroba umysłu, ale także ciała. Bardzo często objawy fizyczne (somatyczne) są pierwszymi sygnałami, które zauważamy, zanim uświadomimy sobie problem emocjonalny. Pacjenci często zgłaszają się do lekarza rodzinnego z dolegliwościami fizycznymi, nie kojarząc ich z depresją. Najczęstsze z nich to zaburzenia snu, które mogą objawiać się zarówno jako bezsenność (trudności z zasypianiem, wczesne budzenie się), jak i nadmierna senność (hipersomnia), czyli potrzeba spania przez większość dnia.Innym powszechnym objawem są zmiany apetytu. Może to być utrata apetytu i znacząca utrata wagi, ale równie często obserwujemy nadmierne jedzenie, zwłaszcza produktów wysokokalorycznych, co prowadzi do przyrostu wagi. Te fizyczne manifestacje są często pomijane jako symptomy depresji, a ich zrozumienie jest kluczowe dla właściwej diagnozy.
Zmiany w zachowaniu: jak depresja wpływa na sen, apetyt i codzienne funkcjonowanie?
Wspomniane zaburzenia snu i apetytu mają bezpośredni i znaczący wpływ na codzienne funkcjonowanie. Osoba cierpiąca na depresję często odczuwa tak silne zmęczenie, że nawet proste czynności stają się wyzwaniem. Trudności z koncentracją utrudniają pracę i naukę, a anhedonia sprawia, że zanikają zainteresowania i motywacja do wykonywania obowiązków czy spotkań towarzyskich. To wszystko prowadzi do stopniowego wycofywania się z życia społecznego, izolacji i pogłębiania się poczucia beznadziei.
Z mojego doświadczenia wiem, że te zmiany w zachowaniu są często dostrzegane przez bliskich, zanim sama osoba chora uświadomi sobie skalę problemu. Nagłe porzucenie hobby, unikanie kontaktów, zaniedbywanie higieny osobistej czy obowiązków domowych to sygnały, które powinny wzbudzić czujność.
Skąd się bierze depresja? Tajemnice modelu biopsychospołecznego
Depresja to choroba o złożonej etiologii. Nie ma jednej, prostej przyczyny. Zamiast tego, rozumiemy ją w ramach modelu biopsychospołecznego, co oznacza, że jest wynikiem interakcji czynników biologicznych, psychologicznych i społecznych. To właśnie ta sieć wzajemnych powiązań sprawia, że każdy przypadek depresji jest nieco inny.
Rola genów i chemii mózgu: czy depresję można odziedziczyć?
Czynniki biologiczne odgrywają znaczącą rolę w rozwoju depresji. Wiemy, że istnieją predyspozycje genetyczne ryzyko zachorowania jest 2-4 razy wyższe, jeśli w rodzinie występowała depresja. Nie oznacza to, że depresja jest dziedziczona w prosty sposób, ale raczej, że dziedziczymy pewną podatność.
Kluczowe są również zaburzenia w poziomie neuroprzekaźników w mózgu, takich jak serotonina, dopamina i noradrenalina. To one odpowiadają za regulację nastroju, motywacji i odczuwania przyjemności. Kiedy ich równowaga zostaje zachwiana, mogą pojawić się objawy depresji. Ponadto, zmiany hormonalne, takie jak te towarzyszące chorobom tarczycy, okresowi poporodowemu czy menopauzie, również mogą przyczyniać się do rozwoju epizodów depresyjnych. To wszystko są istotne elementy biologiczne, które musimy brać pod uwagę.
Psychologiczne korzenie problemu: wpływ trudnych doświadczeń i schematów myślenia
Obok biologii, psychika odgrywa równie ważną rolę. Trudne, traumatyczne doświadczenia życiowe, takie jak utrata bliskiej osoby, doświadczenie przemocy, poważne choroby czy inne stresujące wydarzenia, mogą być silnymi czynnikami wyzwalającymi depresję. Niektóre cechy osobowości, takie jak niska samoocena, perfekcjonizm, nadmierna samokrytyka czy tendencja do ruminacji, również zwiększają podatność na depresję.
Ważne są także negatywne schematy myślowe utrwalone sposoby interpretowania świata i siebie, które prowadzą do pesymizmu, poczucia beznadziei i bezradności. Terapia często koncentruje się na identyfikacji i zmianie tych właśnie schematów, co jest niezwykle skuteczne w procesie zdrowienia.
Presja życia codziennego: jak stres, relacje i czynniki społeczne mogą wywołać chorobę?
Nie możemy zapominać o wpływie środowiska i czynników społecznych. Przewlekły stres, zarówno w życiu zawodowym, jak i osobistym, jest potężnym czynnikiem ryzyka. Problemy w relacjach, konflikty z bliskimi, izolacja społeczna, brak wsparcia, a także trudna sytuacja materialna lub zawodowa (np. utrata pracy, zadłużenie) mogą znacząco obciążać psychikę.
Dodatkowo, presja społeczna, nierealistyczne oczekiwania, czy stygmatyzacja związana z chorobami psychicznymi, mogą utrudniać szukanie pomocy i pogłębiać cierpienie. To właśnie interakcja tych wszystkich czynników biologicznych, psychologicznych i społecznych prowadzi do rozwoju depresji. Zrozumienie tego holistycznego podejścia jest kluczowe dla skutecznego leczenia.
Naczynia połączone: jak depresja wpływa na zdrowie fizyczne i inne choroby?
Depresja rzadko występuje w izolacji. Istnieje silny, dwukierunkowy związek między zdrowiem psychicznym a fizycznym. To, co dzieje się w naszej głowie, ma ogromny wpływ na ciało, i odwrotnie. Ignorowanie tego połączenia może prowadzić do poważnych konsekwencji dla ogólnego stanu zdrowia.
Cukrzyca, choroby serca, problemy z tarczycą: kiedy depresja jest skutkiem, a kiedy przyczyną?
W mojej praktyce często obserwuję, jak choroby somatyczne i depresja wzajemnie się napędzają. Z jednej strony, choroby fizyczne mogą być przyczyną depresji. Przewlekłe schorzenia, takie jak choroby sercowo-naczyniowe, cukrzyca, choroby tarczycy, nowotwory czy schorzenia neurologiczne (np. choroba Alzheimera, Parkinsona, stwardnienie rozsiane), niosą ze sobą ogromne obciążenie psychiczne. Diagnoza, ból, ograniczenia fizyczne i niepewność co do przyszłości mogą prowadzić do rozwoju objawów depresyjnych.
Z drugiej strony, nieleczona depresja znacząco zwiększa ryzyko rozwoju wielu chorób fizycznych. Badania pokazują, że może ona zwiększać ryzyko chorób serca nawet o 64% i przyczyniać się do rozwoju cukrzycy typu 2. Mechanizmy są złożone stres związany z depresją wpływa na układ hormonalny i odpornościowy, a także często prowadzi do zaniedbania zdrowego stylu życia (brak aktywności, zła dieta, używki). To błędne koło, które wymaga interwencji medycznej.
Osłabiona odporność i przewlekły ból: ukryty wpływ depresji na twoje ciało
Depresja ma również mniej oczywisty, ale równie szkodliwy wpływ na organizm. Badania wykazują, że może osłabiać układ odpornościowy, czyniąc nas bardziej podatnymi na infekcje i spowalniając procesy gojenia. Przewlekły stres związany z depresją prowadzi do podwyższonego poziomu kortyzolu, co negatywnie wpływa na funkcjonowanie komórek odpornościowych.
Co więcej, depresja często nasila odczuwanie przewlekłego bólu. Osoby cierpiące na depresję mogą odczuwać ból bardziej intensywnie, a sam ból może być trudniejszy do opanowania. Tworzy się wówczas błędne koło cierpienia fizycznego i psychicznego ból pogłębia depresję, a depresja wzmacnia ból. Zrozumienie tych ukrytych wpływów jest kluczowe dla kompleksowego podejścia do leczenia.
Diagnoza to pierwszy krok do zdrowia: jak wygląda profesjonalne rozpoznanie depresji w Polsce?
Z mojego doświadczenia wynika, że najważniejszym i często najtrudniejszym krokiem jest podjęcie decyzji o szukaniu pomocy. Wiele osób obawia się stygmatyzacji lub nie wie, od czego zacząć. Chcę jasno podkreślić: depresja to choroba, a szukanie pomocy to oznaka siły, nie słabości.
Kiedy i do kogo się zwrócić po pomoc? Rola lekarza rodzinnego i psychiatry
Jeśli podejrzewasz u siebie depresję lub obserwujesz niepokojące objawy u bliskiej osoby, nie zwlekaj. W Polsce do lekarza psychiatry nie jest wymagane skierowanie, co znacznie ułatwia dostęp do specjalisty. Możesz umówić się na wizytę bezpośrednio.
Jednak pierwszym punktem kontaktu może być również lekarz rodzinny (POZ). Jest on przeszkolony w rozpoznawaniu podstawowych objawów depresji. Może on wstępnie ocenić Twój stan, rozpocząć leczenie farmakologiczne (jeśli uzna to za stosowne) lub, co jest bardzo częste i rekomendowane, skierować Cię do psychiatry lub psychoterapeuty. Ważne, aby nie bagatelizować sygnałów i nie obawiać się rozmowy z lekarzem.
Jak wygląda wizyta u specjalisty i na czym polega proces diagnostyczny?
Wizyta u specjalisty, czyli psychiatry, zazwyczaj rozpoczyna się od szczegółowego wywiadu. Lekarz będzie zadawał pytania dotyczące Twojego samopoczucia, objawów, ich nasilenia i czasu trwania, a także historii chorób (zarówno psychicznych, jak i fizycznych) w Twojej rodzinie. Będzie również pytał o Twoje codzienne funkcjonowanie, relacje, pracę, sen i apetyt.
Diagnoza depresji opiera się na ocenie objawów zgodnie z międzynarodowymi kryteriami diagnostycznymi (np. ICD-11). Psychiatra wykluczy również inne przyczyny medyczne, które mogłyby naśladować objawy depresji (np. choroby tarczycy, niedobory witamin). Czasem może zalecić dodatkowe badania krwi. Kluczowe jest, abyś podczas wywiadu był szczery i otwarty to pomoże lekarzowi postawić trafną diagnozę i zaplanować skuteczne leczenie.
Jest na to skuteczne leczenie. Poznaj nowoczesne metody walki z depresją
Dobrą wiadomością jest to, że depresja jest chorobą uleczalną. Dzięki postępowi medycyny i psychoterapii, mamy dziś do dyspozycji wiele skutecznych metod, które pomagają pacjentom wrócić do zdrowia i pełnego funkcjonowania. Z mojego punktu widzenia, kluczem do sukcesu jest indywidualnie dopasowany plan leczenia.
Farmakoterapia: jak działają leki przeciwdepresyjne i dlaczego nie należy się ich obawiać?
Farmakoterapia jest jedną z kluczowych metod leczenia depresji, zwłaszcza w przypadkach o umiarkowanym i ciężkim nasileniu. Leki przeciwdepresyjne, takie jak te z grupy SSRI (selektywne inhibitory wychwytu zwrotnego serotoniny), są przepisywane przez lekarza psychiatrę. Ich działanie polega głównie na regulowaniu poziomu neuroprzekaźników w mózgu, co pomaga przywrócić chemiczną równowagę i poprawić nastrój.
Wielu pacjentów obawia się leków, ale chcę rozwiać te obawy. Nowoczesne leki przeciwdepresyjne są bezpieczne i dobrze tolerowane, a ich stosowanie jest ściśle monitorowane przez lekarza. Nie uzależniają w sensie fizycznym, a ewentualne skutki uboczne są zazwyczaj przejściowe i ustępują w miarę adaptacji organizmu. Pamiętaj, że leki są skutecznym narzędziem, które pomaga "wyciągnąć" pacjenta z najgłębszego dołka, umożliwiając mu skorzystanie z psychoterapii i powrót do normalnego życia.
Psychoterapia: klucz do zrozumienia i zmiany mechanizmów choroby
Obok farmakoterapii, psychoterapia jest niezbędnym elementem leczenia depresji. Leki pomagają złagodzić objawy, ale to psychoterapia pozwala zrozumieć przyczyny choroby, zmienić negatywne schematy myślowe i wypracować zdrowsze strategie radzenia sobie ze stresem i trudnościami życiowymi. Najczęściej rekomendowane podejścia to terapia poznawczo-behawioralna (CBT), która skupia się na zmianie destrukcyjnych myśli i zachowań, oraz terapia psychodynamiczna, która bada nieuświadomione konflikty i wzorce z przeszłości.
Psychoterapia to proces, który wymaga zaangażowania i czasu, ale jej efekty są trwałe. Pomaga pacjentom odzyskać kontrolę nad swoim życiem, budować lepsze relacje i zapobiegać nawrotom choroby. To inwestycja w siebie, która przynosi długoterminowe korzyści.
Połączenie sił: dlaczego najlepsze efekty przynosi terapia łączona?
Z mojego doświadczenia i zgodnie z międzynarodowymi wytycznymi, standardem leczenia depresji jest połączenie farmakoterapii i psychoterapii. To właśnie terapia łączona przynosi najlepsze i najtrwalsze efekty. Leki pomagają szybko ustabilizować nastrój, zmniejszyć lęk i przywrócić energię, co często jest niezbędne, aby pacjent był w stanie aktywnie uczestniczyć w psychoterapii.
Psychoterapia z kolei pozwala na głębsze przepracowanie problemów, zrozumienie mechanizmów choroby i wypracowanie nowych, zdrowych wzorców myślenia i zachowania. Dzięki temu pacjent nie tylko wychodzi z epizodu depresyjnego, ale także zyskuje narzędzia do radzenia sobie w przyszłości i zapobiegania nawrotom. To synergia, która maksymalizuje szanse na pełne wyzdrowienie.
Co robić, gdy standardowe metody zawodzą? O depresji lekoopornej i nowych terapiach
Niestety, nie u wszystkich pacjentów standardowe metody leczenia przynoszą oczekiwane rezultaty. Mówimy wtedy o depresji lekoopornej. W takich przypadkach medycyna również oferuje rozwiązania. W Polsce dostępny jest refundowany program lekowy z użyciem esketaminy donosowej, która jest innowacyjną terapią dla pacjentów, u których inne leki przeciwdepresyjne okazały się nieskuteczne.
Dodatkowo, w bardzo ciężkich przypadkach, gdy inne terapie zawodzą, stosuje się również elektrowstrząsy (EW). Mimo kontrowersji, jakie budzą, są to metody o udowodnionej skuteczności, które mogą uratować życie i przywrócić funkcjonowanie osobom z najcięższymi postaciami depresji. Ważne jest, aby wiedzieć, że nawet w trudnych przypadkach istnieją opcje leczenia, a specjaliści są w stanie pomóc.
Przełamać tabu: dlaczego rozmowa o depresji jako chorobie jest tak ważna?
Mimo postępu w medycynie, depresja wciąż jest obciążona silną stygmatyzacją społeczną. Wiele osób boi się o niej mówić, wstydzi się jej, a to utrudnia szukanie pomocy i pogłębia cierpienie. Przełamanie tego tabu jest kluczowe dla zdrowia publicznego.
Mit "słabej woli" a medyczne fakty: jak walczyć ze stygmatyzacją?
Jednym z najbardziej szkodliwych mitów dotyczących depresji jest przekonanie, że to kwestia "słabej woli", braku motywacji czy lenistwa. Nic bardziej mylnego! Depresja jest chorobą medyczną, a nie oznaką słabości charakteru. To zaburzenie funkcji mózgu, które wymaga profesjonalnego leczenia, podobnie jak cukrzyca czy choroba serca. Nikt nie powiedziałby osobie z cukrzycą, żeby "wzięła się w garść" i "przestała chorować". Tak samo powinniśmy traktować depresję.
Otwarta rozmowa, edukacja i dzielenie się rzetelnymi informacjami są kluczowe w walce z uprzedzeniami. Musimy uczyć się empatii i zrozumienia, a także zachęcać do szukania pomocy bez obaw o ocenę. Jak często powtarzam moim pacjentom i ich bliskim:
Depresja to nie wybór, to choroba, która wymaga leczenia, a nie oceny.

Przeczytaj również: Czy to zmęczenie psychiczne? Rozpoznaj objawy i odzyskaj energię
Jak mądrze wspierać bliską osobę chorującą na depresję?
Wsparcie bliskich jest niezwykle ważne w procesie zdrowienia z depresji, ale musi być to wsparcie mądre i świadome. Oto kilka praktycznych wskazówek:
- Bądź empatyczny i słuchaj bez oceniania: Pozwól osobie chorej mówić o swoich uczuciach, nawet jeśli wydają się irracjonalne. Unikaj stwierdzeń typu "weź się w garść" czy "inni mają gorzej".
- Zachęcaj do szukania profesjonalnej pomocy: Delikatnie, ale stanowczo sugeruj wizytę u lekarza lub terapeuty. Możesz nawet zaoferować, że pójdziesz z nią na pierwszą wizytę.
- Edukuj się na temat depresji: Zrozumienie natury choroby pomoże Ci lepiej reagować i unikać frustracji.
- Oferuj konkretną pomoc: Czasem osoba z depresją nie ma siły na proste czynności. Zaproponuj pomoc w codziennych obowiązkach, np. zrobienie zakupów, przygotowanie posiłku.
- Dbaj o własne granice: Pamiętaj, że nie jesteś terapeutą ani jedynym ratunkiem. Wspieraj, ale nie zapominaj o własnym zdrowiu psychicznym. Szukaj wsparcia dla siebie, jeśli tego potrzebujesz.
- Bądź cierpliwy: Proces leczenia depresji bywa długi i pełen wzlotów i upadków. Pamiętaj, że poprawa następuje stopniowo.
Wsparcie bliskich jest nieocenione, ale nigdy nie zastąpi profesjonalnego leczenia. To synergia tych dwóch elementów daje największe szanse na powrót do zdrowia.